弥漫大 B 细胞淋巴瘤,非特指型
Diffuse Large B-Cell Lymphoma, NOS; DLBCL, NOS
概述:
DLBCL,NOS 是一种大或中到大 B 细胞肿瘤,呈现弥漫生长。肿瘤细胞核大于或等于组织细胞核,或者大于小淋巴细胞核 2 倍。 这是一类不能明确归入某种 DLBCL 亚型和疾病实体的病例。
发病部位: 淋巴结,结外组织如胃肠道和 Waldeyer 环,并可累及骨髓。
诊断要点:
DLBCL 是最常见的非霍奇金淋巴瘤,常见发病年龄 60-70 岁,男略多于女,年轻人和儿童也可发病。主要表现为淋巴结迅速肿大或形成结外肿块,可伴有 B 症状。
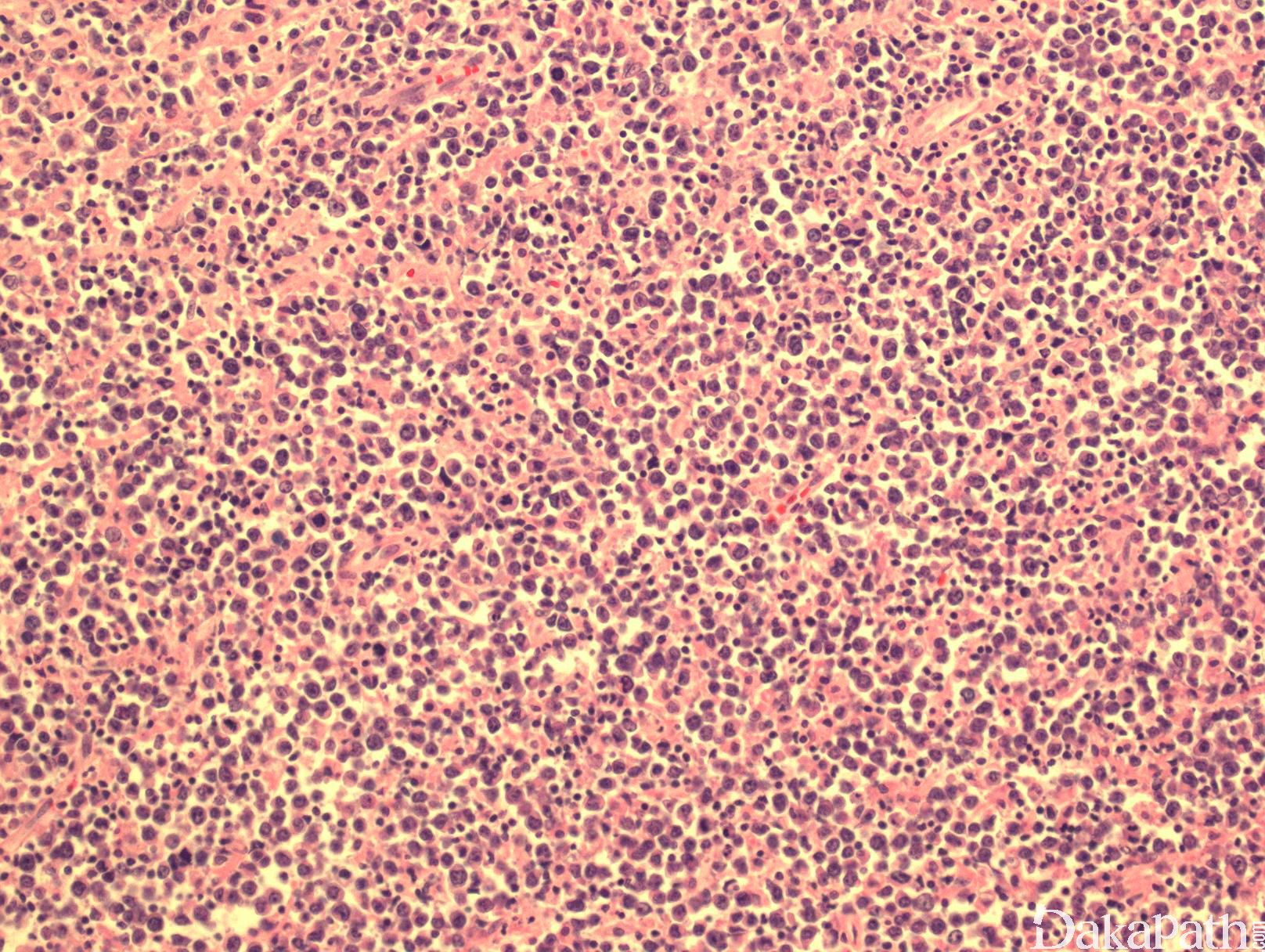
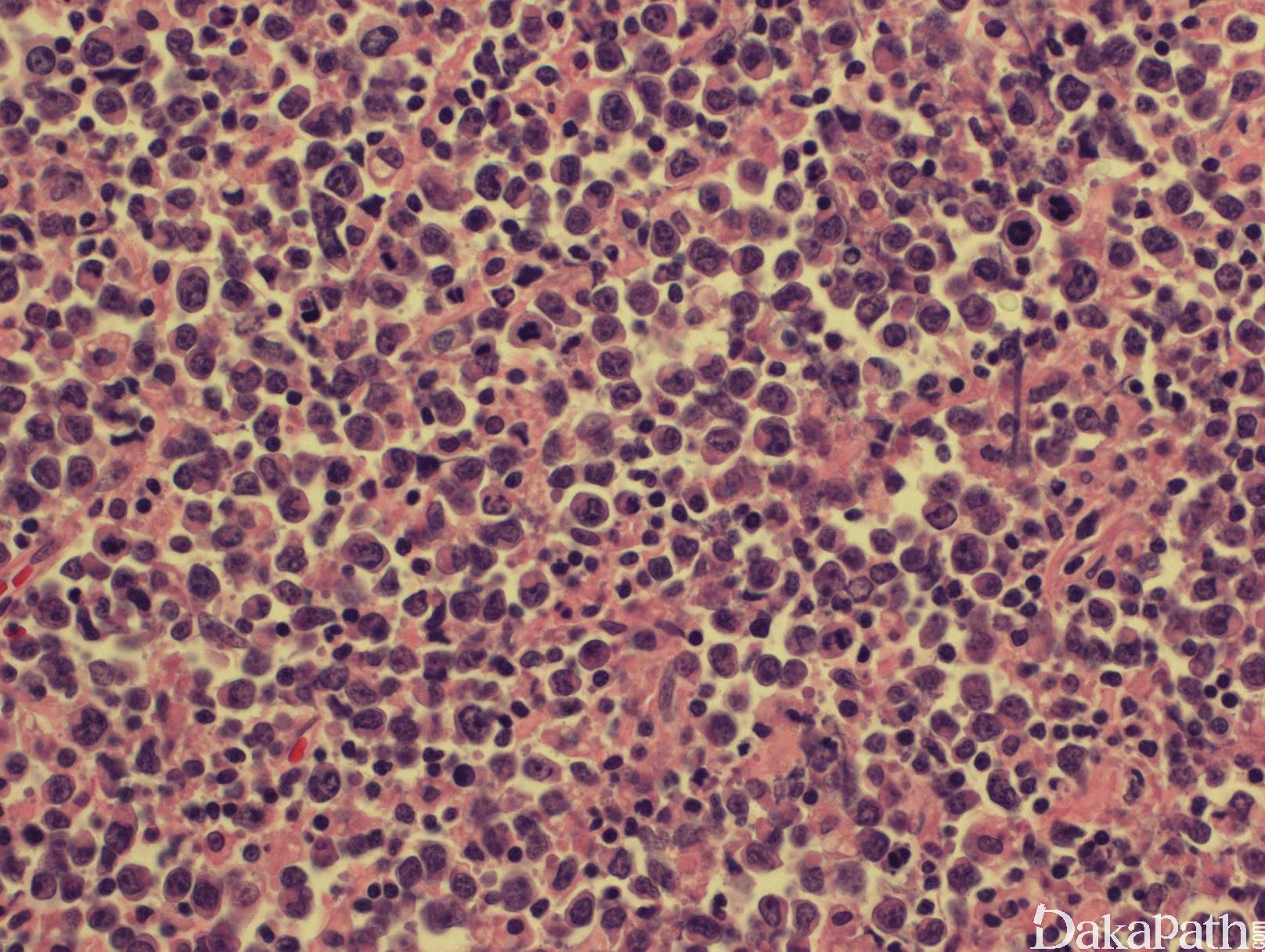
肿瘤以弥漫方式增殖,淋巴结或正常组织结构完全或部分消失(淋巴结部分累及的病例有时见肿瘤细胞侵犯滤泡间),可伴有坏死。有时可见散在组织细胞吞噬细胞碎片,形成“星空”现象。
瘤细胞大到中等(大于或等于组织细胞核),圆形或卵圆形泡状核,有多个靠近核膜的小核仁(中心母细胞样)或单个中位大核仁(免疫母细胞样),胞质从少量到较丰富不等。肿瘤细胞常表现为混合形态或异形性特征。
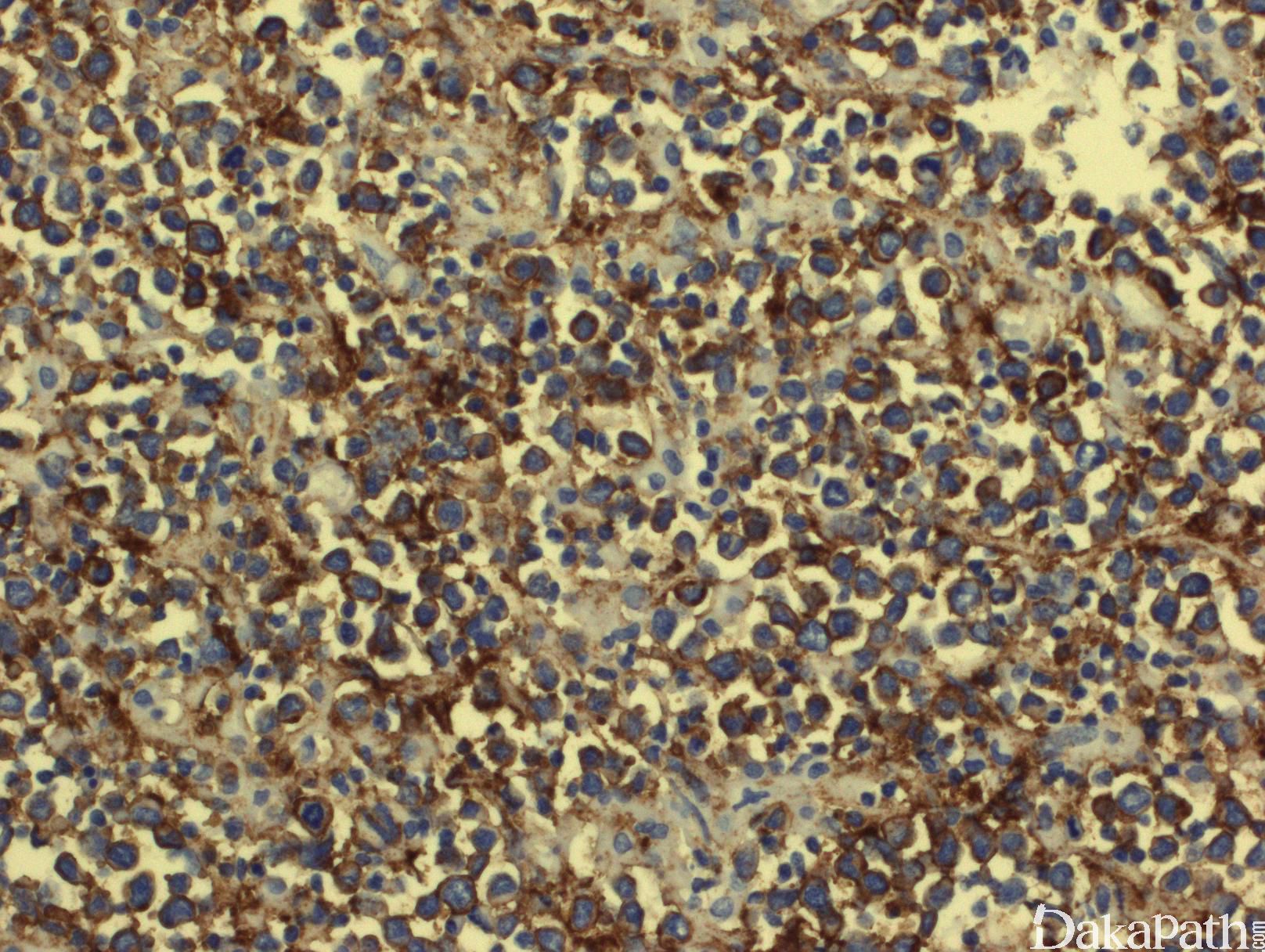
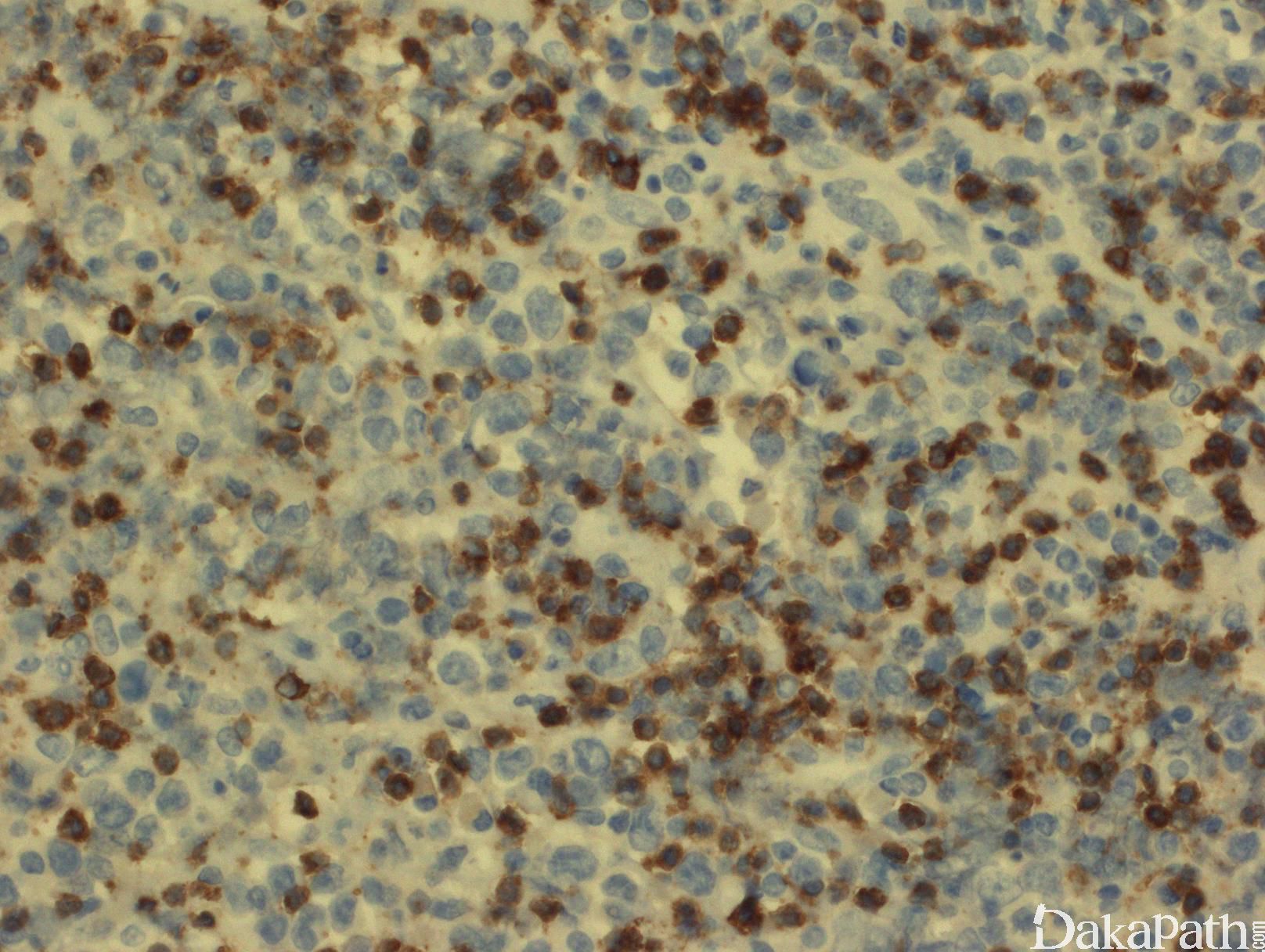
免疫表型:B细胞抗原阳性(CD20, CD19, PAX5, CD79a),部分病例表达 CD10, BCL-6,和 BCL-2。分裂指数较高(>40%,,可以>90%)。
分子检测:免疫球蛋白重链或轻链基因克隆型重组,部分病例有 MYC, BCL-2, BCL-6 基因重组或易位,但同时有 MYC 和 BCL-2 或 MYC 和 BCL-6 基因重组或易位的不属此类。
常见的有 3q27/Bcl-6 易位和 t(14;18) (Bcl-2/IgH),少数 MYC/8q24 易位。其它染色体的获得或缺失异常也有报道。
变异型:
常见形态学亚型:
中心母细胞亚型:最常见,细胞中到大,圆形泡状核伴 2-4 个周围膜下小核仁, 通常混有免疫母细胞(<90%)。
免疫母细胞亚型:免疫母细胞(单个显著中位核仁,胞质丰富)超过 90%。
间变性亚性:肿瘤细胞核大奇异多形,常有多核和丰富胞质,有的类似何杰金细胞或间变大细胞瘤细胞或转移癌细胞(可有淋巴窦累及和黏附性生长)。
此外,还有罕见的形态学亚型:粘液或纤维样基质、肿瘤细胞呈梭形或印戒样。
根据细胞来源所分亚型:
根据 DNA 微阵列研究基因表达谱分为:生发中心 B 细胞样亚型和活化 B 细胞样亚型及不可分的第三型。
根据免疫组织化学表达分为:生发中心细胞亚型(CD10+ 或 CD10-/Bcl-6+/MUM-1-)和非生发中心细胞亚型(CD10-/BCl-6+/MUM-1+ 或 CD10-/Bcl-6-)。
DLBCL 伴 MYC 基因重组
MYC 和 BCL2 双表达亚型:免疫组化肿瘤细胞同时表达 MYC(>40%肿瘤细胞)和 BCL-2(>50%肿瘤细胞)。
原发 CD5+弥漫大 B 细胞淋巴瘤。
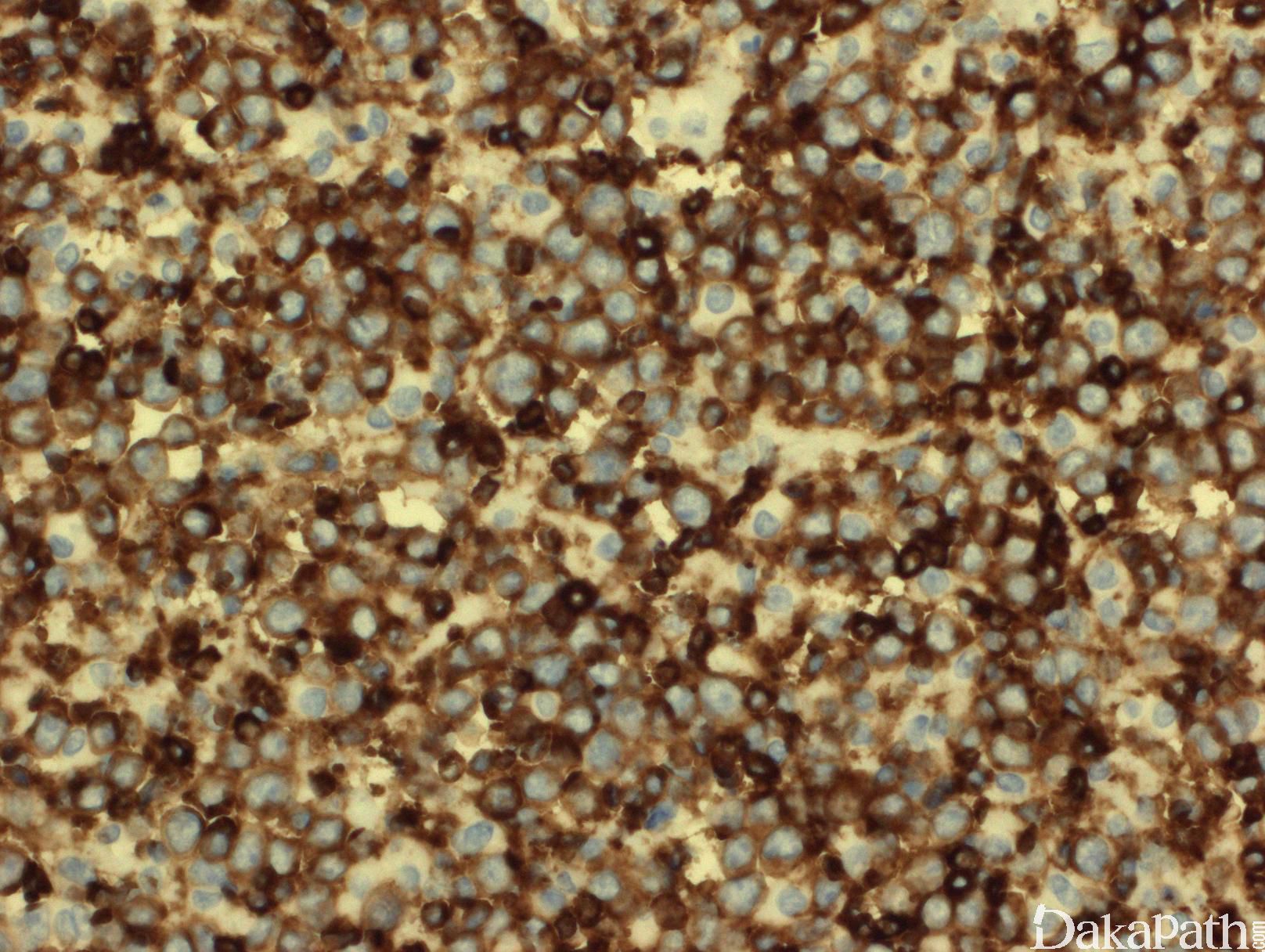
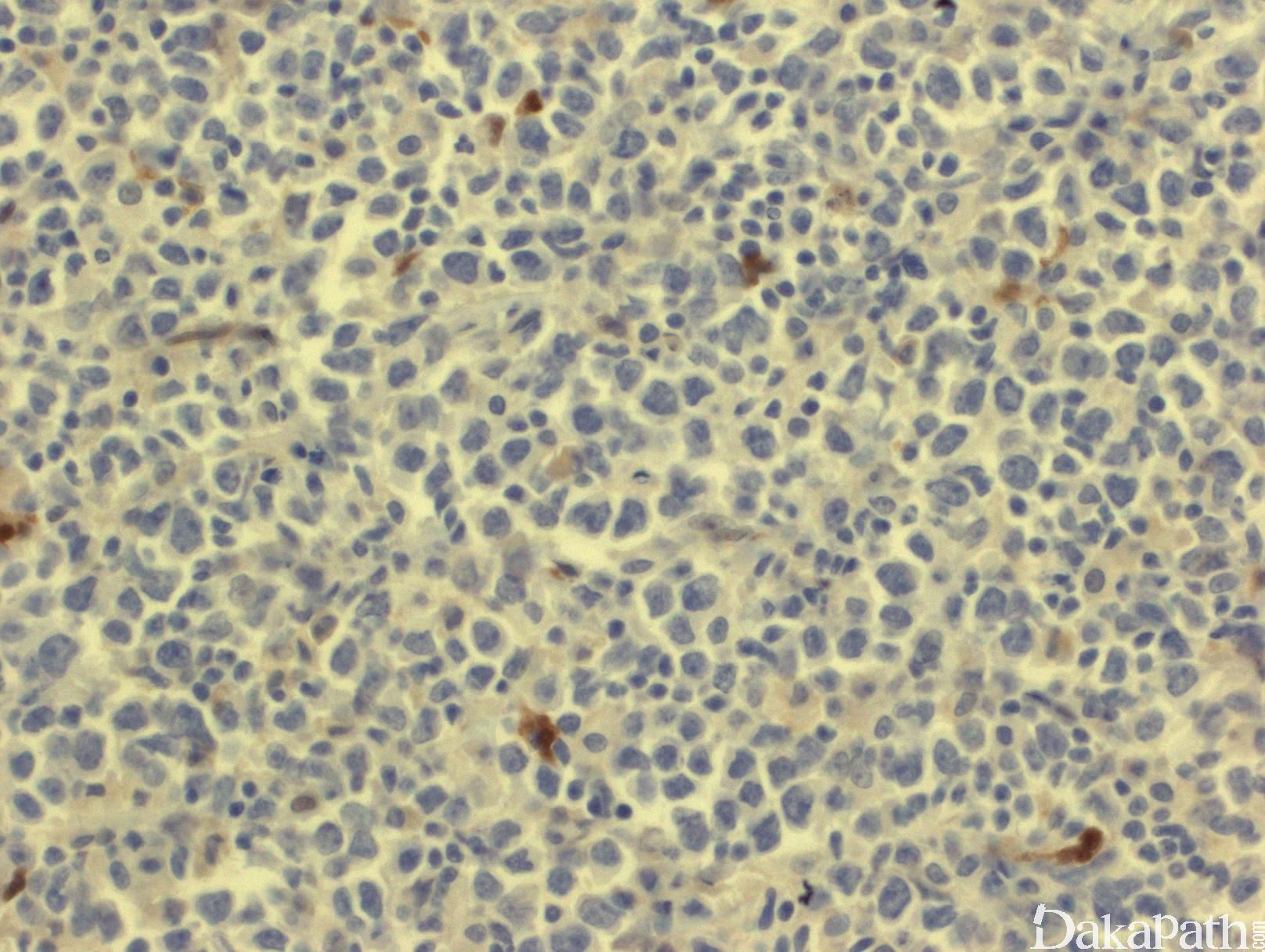
鉴别诊断:
- Burkitt 淋巴瘤 (BL):多见于儿童和年轻人。瘤细胞中等大小,形态一致,核和细胞边界略呈“方框状”,多个小核仁,“星空”明显。CD10+,Bcl-6+,Bcl-2-,Ki-67 指数近 100%。MYC 基因重排,但 BCL2 和 BCL6 基因没有重排。
- 高级别 B 细胞淋巴瘤,不可分 :肿瘤在形态学和免疫学及分子生物学方面介于 BL 和 DLBCL 之间,如形态上如 BL,但免疫学不完全符合;或相反。也可以是形态与免疫学上像 BL,但分子生物学不支持。
- 高级别 B 细胞淋巴瘤伴 MYC 和 BCL-2 或 BCL-6 基因重组或易位 :形态和免疫学上符合高级别 B 细胞淋巴瘤或 DLBCL,但同时有 MYC 和 Bcl-2. 或 MYC 和 BCL6. 或 MYC 和 BCL2 级 BCL6 基因重组或易位。
- 浆母细胞性淋巴瘤 :常有 HIV 感染病史,瘤细胞核大,核仁显著,可以像浆母细胞或免疫母细胞,胞浆丰富呈紫蓝色。CD138+,MUM1 +,CD20-,PAX-5-。
- 多形性套细胞淋巴瘤 :特别需要与原发性 CD5+弥漫大 B 细胞淋巴瘤相鉴别。瘤细胞中到大,核不规则,染色质丰富,胞质相对较少,共表达 CD20 和 CD5,cyclin D1+。
- 副免疫母细胞型 CLL/SLL:细胞中等大小,形态相对较一致,常混有幼 B 淋巴细胞和典型 CLL 小淋巴细胞及区域,通常合表达 CD20 和 CD5,cyclin D1 阴性。。
- 淋巴结边缘区淋巴瘤 (NMZL):当结边缘区淋巴瘤伴大细胞增多时,容易与弥漫大 B 细胞淋巴瘤或伴弥漫大 B 淋巴瘤转化混淆。一般认为,只要大细胞不形成实性片状,仍为边缘区淋巴瘤。
- 髓系肉瘤 :瘤细胞中到大,核质疏松呈现母细胞特征,胞质多少不等,伴散在或部分区域分化迹象,MPO+, lysozyme+,CD34+, CD20-。
- 传染性单核细胞增多症 :通常见于儿童和年轻成年人,由 EBV 感染所致,为自限性疾病。淋巴结结构破坏,可有局部坏死,但常有残留反应性滤泡。受累区域呈现弥漫状,细胞多态,大小不等,常有浆细胞样分化和浆细胞,有时可见散在的何杰金样细胞,但大细胞一般不形成实性弥漫片状。CD20 和 CD79a 片状阳性,常混有很多散在或区域性 T 细胞,CD10 和 Bcl-6 一般阴性,轻链染色见多克隆浆细胞,有大量 EBER 阳性细胞(多为中小细胞)。
预后:
5 年生存率,60-65%。 存在下列因素预后较差:MYC &
治疗:
R-CHOP, R-EPOCH, R-HyperCAD
